„Kleines 1×1 des Rettungsdienstes“ bietet eine Übersicht über Aufbau, Struktur und Gepflogenheiten des Rettungsdienstes in Deutschland. Hier geht es um das, was Interessenten und Neueinsteiger wissen sollten.
Zu „Teil 12 – Strukturiertes Arbeiten und Schemata im Rettungsdienst“ geht es hier.

Inhaltsverzeichnis
- Was ist ein EKG eigentlich?
- EKG-Ableitungen und: Wie klebt man ein EKG richtig?
- Wie ist ein normales EKG aufgebaut?
- Empfehlungen
Das EKG ist quasi eine der Standardmaßnahmen der apparativen Diagnostik, sowohl im Rettungsdienst als auch in der Präklinik. Mit dem EKG kann man vieles diagnostizieren – vieles aber auch nicht. Für viele ist das Thema EKG ein rotes Tuch, mit dem sie leider nur begrenzt etwas anfangen können.
Worauf es beim EKG ankommt, welche Aussagekraft es hat und wo die Grenzen liegen, möchte ich gerne mit den „EKG-Basics“ zeigen.
Da das Thema unglaublich tiefgehend ist (oder sein kann), werde ich mich in diesem Teil hier auf die absoluten Grundlagen – was ist ein EKG, wie funktioniert es und wie klebt man es richtig – beschränken.
Siehe auch
Was ist ein EKG eigentlich?
Das EKG ist eine der Basismaßnahmen der kardiologischen Diagnostik – es gibt Auskunft über die Erregungsbildung, -leitung und Rückerregung am Herzen. Oder simpel: über die elektrische Herzarbeit.
Das Problem: es gibt nur über die elektrische Herzarbeit Auskunft – man kann sehen, wie die elektrische Erregung abläuft, aber nicht, „was dabei herumkommt“. Es ist keine Aussage über die Auswurfleistung des Herzens möglich.
Wie funktioniert es?
Beim EKG wird, wie schon erwähnt, die elektrische Herzaktivität gemessen.
Genauer bedeutet das, dass der Verlauf der elektrischen Erregung an einem oder zwischen mehreren Punkten gemessen und als Graph dargestellt wird. Für die Interessierten: es wird der Verlauf der Vektoren der elektrischen Erregung berechnet bzw. dargestellt.
Um eine Vergleichbarkeit der Elektrokardiogramme zu gewährleisten, sind diese Punkte festgelegt – als Pol, d.h. die Punkte, wo die Klebe- oder Saugelektroden aufgebracht werden. Bei den Extremitätenableitungen bilden mehrere Pole zusammen eine Ableitung, bei den Brustwandableitungen bildet jeder Pol eine Ableitung.
Im Prinzip bildet jede Ableitung einen zweidimensionalen Blick aus einer bestimmten Richtung auf das Herz – man sieht also die Erregungsbildung/-leitung nur von einem Punkt aus. Das erklärt auch, warum man mehrere Ableitungen braucht, um eine valide Aussage treffen zu können.
Je nachdem, wie stark die Erregung ist, sie verläuft und vor allem in welche Richtung sie läuft, gibt es verschiedene Ausschläge im EKG – positiv und negativ, Wellen und Zacken.
EKG-Ableitungen und: Wie klebt man ein EKG richtig?
Extremitätenableitungen
Die Extremitätenableitungen nach Einthoven sind die „einfachste“ Form des EKG. Wie der Name schon vermuten lässt, werden diese an den Extremitäten aufgebracht. Es werden – je nach Ausführung – drei oder vier Elektroden benötigt.
Das EKG, das man erhält, ist ein 3-Kanal-EKG und nur zur Überwachung (Monitoring), nicht zur Diagnostik, geeignet.
Das Kleben selbst ist einfach – die Elektroden werden entsprechend dem Ampel-Schema (Rot, Gelb, Grün, ggf. Schwarz) im Uhrzeigersinn an den Extremitäten geklebt, beginnend mit dem rechten Arm.
Es ergibt sich also:
- rechter Arm: rote Elektrode (R)
- linker Arm: gelbe Elektrode (L)
- linkes Bein: grüne Elektrode (F)
- rechtes Bein (de facto aber beliebige Position möglich): schwarze Elektrode (N)
Klinisch werden die Ableitungen möglichst distal (also vom Körperstamm entfernt) geklebt, oft auf Hand– und Fußrücken oder im Bereich der Hand– und Fußgelenke.
Im Rettungsdienst ist das oft nicht möglich (oder sinnvoll) – hier ist es legitim, nahe am Körperstamm zu kleben – für die oberen Extremitäten beispielsweise im Schulterbereich (z.B. am Akromion), für die unteren Extremitäten im Leistenbereich (z.B. auf der Vorderseite des Beckens).
Wichtig ist: möglichst auf Knochen kleben! Das minimiert Artefakte (Fehlaufzeichnungen) durch Muskelbewegungen, Zittern o.ä.
Die Position der schwarzen Elektrode ist egal – hier erfolgt keine Ableitung, sie dient nur der Erdung zur höheren Genauigkeit.
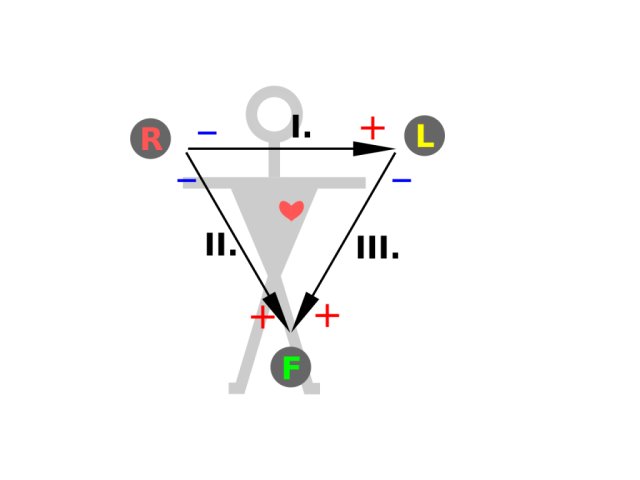
Für die Ableitungen ergeben sich die Bezeichnungen
- Ableitung I – rechter Arm zu linkem Arm
- Ableitung II – rechter Arm zu linkem Bein
- Ableitung III – linker Arm zu linkem Bein
Ableitungen nach Goldberger
Diese sind von Kleben her einfach – sie nutzen nämlich genau dieselben Elektrodenpositionen wie die Einthoven-Ableitungen.
Die Besonderheit hierbei ist, dass hierbei jeweils aus zwei Punkten der Einthoven-Ableitungen eine „virtuelle“, dazwischenliegende Elektrode (Augmentierte Elektrode) berechnet wird, die gegen die verbliebene Elektrode der Einthoven-Ableitungen abgeleitet wird.
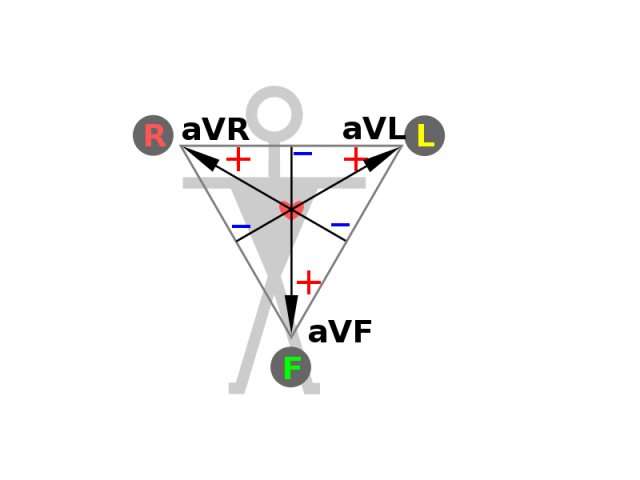
Es ergeben sich somit nochmals drei neue Ableitungen – und damit „Blickwinkel“ aufs Herz – durch die jeweils neue, augmentierte Elektrode.
- Ableitung aVR – Zusammenschaltung aus Gelb und Grün zur roten Elektrode
- Ableitung aVL – Zusammenschaltung aus Rot und Grün zur gelben Elektrode
- Ableitung aVF – Zusammenschaltung aus Rot und Gelb zur grünen Elektrode
Merkhilfe: der letzte Buchstabe der Bezeichnung nennt die Elektrode, gegen die abgeleitet wird – bei aVR (augmented Voltage Right) wird bspw. gegen die Elektrode am rechten Arm abgeleitet.
Mit Einthoven- und Goldberger-Ableitungen zusammen erhält man ein 6-Kanal-EKG – auch dieses wird nur zur Überwachung eingesetzt.
Brustwandableitungen
Um eine möglichst genaue Aussage treffen zu können, werden für ein EKG zur Diagnostik noch die Brustwandableitungen benötigt – man erhält durch sie entsprechend ein 12-Kanal-EKG, ugs. „großes EKG“.
Die Brustwandableitungen nach Wilson betrachten das Herz quasi nur aus einem Punkt – jede Elektrode für sich. Damit man hier eine verwertbare Aussage bekommt, ist es umso wichtigter, dass sich die Elektroden auch dort befinden, wo sie hinsollen.
Auch wenn es im Rettungsdienst oft so gehandhabt wird – das „Freihandkleben“ der Brustwandableitungen bringt oft erstaunlich schlechte Resultate und führt ggf. zur falschen Interpretation.
Hier heißt es: abzählen! Nämlich insbesondere die Zwischenrippenräume (Intercostalräume).

Auch hier erfolgt wiederum das Ampel-Schema für die Elektroden V1-V3 – die weiteren Elektroden entsprechen den Farben „Braun, Schwarz, Violett“.
- Ableitung V1 (Rot) – 4. ICR rechts parasternal
- Ableitung V2 (Gelb) – 4. ICR links parasternal
- Ableitung V4 (Braun) – 5. ICR Medioklavikularlinie
- Ableitung V3 (Grün) – genau zwischen V2 und V4, deshalb wird V4 vorher geklebt!
- Ableitung V5 (Schwarz) – Höhe V4, vordere Axillarlinie
- Ableitung V6 (Violett) – Höhe V4, mittlere Axillarlinie
Sonderformen
Gerade mit den Brustwandableitungen gibt es zwei Sonderformen, bei denen von den üblichen Elektrodenpositionen abgewichen wird. Das sind
- rechtsanterioren Ableitungen (Spiegelverkehrte Brustwandableitungen auf der rechten Brustseite, mit einem zusätzlichen „r“, z.B. V4r, gekennzeichnet) sowie die
- linksposterioren Ableitungen („weitergeklebtes“ EKG auf dem Rücken mit den Ableitungen V7 – V9). Diese befinden sich alle auf Höhe von V4, V7 in der hinteren Axillarlinie, V8 in der Scapularlinie und V9 links paravertebral).
Beide Sonderformen spielen insbesondere bei der Herzinfarktdiagnostik eine Rolle.
Wie ist ein normales EKG aufgebaut?
Wellen, Zacken und Strecken – das sind die Dinge, die auch ein Laie im EKG erkennt. Schauen wir uns mal an, was diese im Einzelfall zu bedeuten haben.

P-Welle
Die P-Welle ist der Beginn einer elektrischen Erregung am Herzen und entspricht der Erregung der Vorhöfe. Die eigentliche Reizauslösung vom Sinusknoten ist nicht erkennbar.
Die P-Welle dauert im Normalfall < 100 ms und hat eine Amplitude von 0,1 – 0,3 mV.
PQ-Stecke
Diese Strecke entspricht der Überleitungsverzögerung im AV-Knoten. Für einen kurzen Augenblick besteht keine Depolarisation der Herzmuskelzellen, bis die Erregung weitergeleitet wird.
Die PQ-Zeit muss hiervon abgegrenzt werden – diese wird von Beginn der P-Welle bis zum Beginn der Q-Zacke gemessen. Die Dauer liegt zwischen 120 – 200 ms beim Herzgesunden.
QRS-Komplex
Der QRS-Komplex zeigt den Beginn der Kammererregung. Die erste negative Zacke ist die Q-Zacke, die erste positive Zacke die R-Zacke und die negative Zacke nach R die S-Zacke.
Im Normalfall beträgt die Dauer eines Komplexes zwischen 60 – 100 ms, die R-Zacke hat die größte Amplitude.
ST-Strecke
Die ST-Strecke beschreibt die vollständige Kammererregung – dadurch ist im Normalfall hier keine elektrische Aktivität mehr im EKG messbar. Hier finden sich auch bei einer Sauerstoffunterversorgung des Herzens (z.B. beim Herzinfarkt) entsprechende Veränderungen.
T-Welle
Die T-Welle zeigt die Repolarisation der Herzkammern. Da sie genau in die entgegengesetzt zur Erregung verläuft, ist auch hier der Ausschlag positiv. Veränderungen der T-Welle können auf Elektrolytentgleisungen oder auch auf eine akute Ischämie hinweisen.
QT-Zeit
Diese wird vom Beginn der Q-Zacke bis zum Ende der T-Welle gemessen – da sie stark von der jeweiligen Herzfrequenz abhängt, erfolgt eine entsprechende, automatische Korrektur (QTc).
Die QT-Zeit beschreibt die Dauer der gesamten Kammererregung – bei Männern und Frauen ist die QT-Zeit unterschiedlich; bei einer Dauer von > 440 ms ist sie jedoch als krankhaft verlängert anzusehen. Eine verlängerte QT-Zeit geht mit deutlich erhöhtem Risiko für schwerwiegende Herzrhythmusstörungen einher.
U-Welle
Die U-Welle ist nicht immer erkennbar und tritt am ehesten bei Elektrolytverschiebungen sichtbar auf. Sie folgt der T-Welle und steht für die Repolarisation der Purkinje-Fasern.
Empfehlungen
Das Thema EKG ist insgesamt doch sehr umfangreich und eine tiefergehende Beschäftigung zum wirklichen Verstehen ist unerlässlich – dementsprechend sei an dieser Stelle auch wirklich ausdrücklich angeraten: Fachliteratur.
Unbedingt empfehlenswert – und eigentlich noch wichtiger als Bücher – ist ein EKG-Lineal mit Pocketcard-Set; zum einen für die Interpretation des EKG im Einsatz (und damit da, wo es zählt), zum anderen als kompakte Nachschlagemöglichkeit zum „dabei haben“.
EKG-Pocketcard-Set
EKG pocketcard Set. Börm Bruckmeier Verlag.
Affiliate-Link
Literaturempfehlungen
Jahn M., Löwe F. (2019): EKG für Rettungsdienst und Notfallmedizin, 1. Auflage. Urban & Fischer Verlag/Elsevier GmbH.
Affiliate-Link
Trappe H.-J., Schuster H.-P. (2024): EKG-Kurs für Isabel, 9. aktualisierte Auflage. Georg Thieme Verlag, Stuttgart/New York.
Affiliate-Link
Interessenkonflikte
Der Autor gibt an, dass es sich bei den verlinkten Büchern um Affiliate-Links handelt. Es entstehen keine zusätzlichen Kosten bei der Bestellung über den Link. Eine Einflussnahme bei der Auswahl der Literatur ist dadurch nicht erfolgt. Siehe auch: Hinweise zu Affiliate-Links.
Der Autor gibt an, dass keine Interessenkonflikte bestehen.
Quellen
Behrends J. et al. (2021): Duale Reihe Physiologie, 4. unveränderte Auflage. Georg Thieme Verlag KG, Stuttgart. ISBN 978-3-13-243862-0. DOI: 10.1055/b000000462. Hier erhältlich: https://amzn.to/3fd7EaB Affiliate-Link
Böhmer R., Schneider T., Wolcke B. (2020): Taschenatlas Rettungsdienst, 11. Auflage. Böhmer & Mundloch Verlag, Mainz. ISBN 978-3-948320-00-3. Hier erhältlich: https://amzn.to/3I9E1Ap Affiliate-Link
Gertsch M. (2008): Das EKG, 2. Auflage. Springer-Verlag, Berlin/Heidelberg. ISBN 978-3-540-79121-8. Hier erhältlich: https://amzn.to/3BGCeR8 Affiliate-Link
Luxem J., Runggaldier K., Karutz H., Flake F. (2020): Notfallsanitäter Heute, 7. Auflage. Urban & Fischer Verlag/Elsevier GmbH, München. ISBN 978-3437462115. Hier erhältlich: https://amzn.to/3s8KEh5 Affiliate-Link
Pape H.-C. et al (2023): Physiologie, 10. vollständig überarbeite Auflage. Georg Thieme Verlag KG, Stuttgart. ISBN 978-3132446083. Hier erhältlich: https://amzn.to/4by1jOg Affiliate-Link
Trappe H.-J., Schuster H.-P. (2020): EKG-Kurs für Isabel, 8. aktualisierte Auflage. Georg Thieme Verlag, Stuttgart/New York. ISBN 978-3-13-220030-2. DOI: 10.1055/b000000429. Hier erhältlich: https://amzn.to/3BDwqrH Affiliate-Link
viamedici (2024): EKG: Ableitungen und Einthoven-Dreieck (Stand 31.05.2024). Lernmodul in viamedici.thieme.de. ©2024 Georg Thieme Verlag KG. Abgerufen unter https://viamedici.thieme.de/lernmodul/541067/537680/ekg+ableitungen+und+einthoven-dreieck#_49C5CF25_DE33_4588_A1DB_88A9B670D78B am 06.07.2024
Folgt meinem Blog!
Du möchtest nichts mehr verpassen? Neuigkeiten von mir gibt es auch per Mail!
Es gelten unsere Datenschutz– und Nutzungsbestimmungen.
Nette Übersicht. Muss ich immer an meine ersten Stunden denken.