„Kleines 1×1 des Rettungsdienstes“ bietet eine Übersicht über Aufbau, Struktur und Gepflogenheiten des Rettungsdienstes in Deutschland. Hier geht es um das, was Interessenten und Neueinsteiger wissen sollten.
Zu „Teil 14 – Der Leitstellendisponent und die Leitstelle“ geht es hier.
Teil 15 – Blutdruck messen – aber richtig!
Es ist eigentlich eine der Standardmaßnahmen schlechthin – die nicht-invasive Blutdruckmessung. Praktisch jeder Notfallpatient wird sie im Laufe eines Einsatzes erhalten, die meisten sogar schon im Primary Survey. So elementar wie sie ist, so oft bereitet sie gerade Neueinsteigern Probleme.
Fehlerquellen und Schwierigkeiten gibt es zu genüge – was man beachten sollte und wie man vorgeht, erfahrt ihr hier!
Was ist eigentlich der Blutdruck?
„Der Blutdruck ist der Druck (Kraft pro Fläche) des Blutes in einem Blutgefäß.“
– aus dem Wikipedia-Artikel „Blutdruck„
Klingt schön, sagt aber erstmal nicht besonders viel von Bedeutung aus. Gerade die Unterscheidung zwischen dem arteriellen Druck, der präklinisch von weitaus größerer Relevanz ist, und dem zentralvenösen Druck sowie die Unterscheidung zwischen systolischem und diastolischen Druck entfällt hier.
Was ist der systolische Blutdruck?
Die Druckwelle, die auch die tastbaren Pulse hervorbringt, entsteht durch die Auswurfleistung des Herzens – die Auswurfphase ist ein Teil der Systole (Aktionsphase des Herzens, aus dem Griechischen: Zusammenziehen), daher auch die Bezeichnung. Umgangssprachlich ist es der obere Blutdruckwert.
Der in dieser Phase liegende Druck ist der systolische Blutdruck – also die „Druckspitze“, die durch den Auswurf von Blut in den Kreislauf verursacht wird.
Der systolische Blutdruckwert gibt also an, mit welchem Druck die linke Herzkammer Blut in die Aorta austreibt.
Mittelbar lassen sich dadurch aus Rückschlüsse ziehen, wie die Organe mit Blut versorgt werden.
Was ist der diastolische Blutdruck?
In den Zeiten zwischen den Austreibungsphasen entspannt das Herz und der Druck in den Gefäßen verringert sich – die zweite Aktionsphase des Herzens, die Diastole (frei übersetzt „Ausdehnung“), tritt ein. Umgangssprachlich: der untere Blutdruckwert.
Nun ist der Druck in den Gefäßen auch hier nicht gleich Null (was einem vollständigen Versacken des Blutes gleichkommen würde). Durch die Kontraktion von Arteriolen und die elastischen Rückstellkräfte der Gefäße (= peripherer Widerstand) bleibt auch hier ein gewisser Druck in den Gefäßen, der die Durchblutung (Perfusion) von Gewebe sicherstellt.

Ferner spielt hier auch die Windkesselfunktion der herznahen Aorta (insbesondere aufsteigende Aorta und Aortenbogen) eine Rolle. Diese sind besonders elastisch und dehnen sich beim Auswurf des Blutes aus und speichern so Volumen zwischen – durch die Rückstellkräfte zieht sich das Gefäß wieder zusammen, der Druck steigt und das gespeicherte Blut wird weitergeleitet. Auf diese Weise wird auch in der Diastole ein Blutfluss aufrechterhalten und die Druckdifferenzen minimiert.
Der diastolische Blutdruck ist somit der minimale Druck, der durch den totalen peripheren Widerstand der Gefäße aufrecht erhalten wird.
Was ist eigentlich der mittlere arterielle Druck?
Neben den beiden klassischen Blutdruckwerten gibt es noch einem Dritten im Bunde, der im Rettungsdienst oft sträflich vernachlässigt wird – ein Mittelwert aus den beiden, der mittlere arterielle Druck (mean arterial pressure, MAP).
Dieser ist aus einem Grund besonders interessant: er gibt am zuverlässigsten Aufschluss über die Organdurchblutung. Letztendlich also genau dem, worauf es ankommt.
Klinisch spielt der mittlere arterielle Druck – besonders in der Intensivmedizin – eine weitaus größere Rolle als der „normale“ Blutdruck, hängen doch viele Therapien vom MAP ab. Unter einem MAP von 60 mmHg ist keine ausreichende Organperfusion mehr gewährleistet.
Bei einer automatischen (oszillometrischen) Blutdruckmessung spuckt das Gerät dem MAP quasi „gratis“ mit aus – bei einer manuellen Blutdruckmessung muss dieser berechnet werden.
MAP-Berechnung
Für herznahe Arterien: MAP = RRdia + (1/2 * RRsys – RRdia)
- Diastolischer Blutdruck plus die Hälfte der Blutdruckamplitude (Systole – Diastole).
Für herzferne Arterien (periphere Durchblutung): MAP = RRdia + (1/3 * RRsys – RRdia)
- Diastolischer Blutdruck plus ein Drittel der Blutdruckamplitude (Systole – Diastole).
Faustformel: MAP = (2 * RRdia + RRsys)/3
- Summe aus zweimal diastolischen und einmal systolischen Blutdruck geteilt durch drei.
Die genaue Berechnung des MAP spielt präklinisch keine große Rolle – die Abschätzung mittels Faustformel kann aber durchaus sinnvoll sein (und sollte beherrscht werden).
Der Blutdruck wird – nach dem Erstbeschreiber der Blutdruckmessung mittels Manschette und Sphygmomanometer Riva-Rocci – mit „RR“ abgekürzt. Die Maßeinheit des Blutdrucks und des mittleren arteriellen Drucks ist Millimeter-Quecksilbersäule (mmHg).
Die Angabe erfolgt als RRsys/RRdia – Systolischer Blutdruckwert zu Diastolischer Blutdruckwert.
Was passiert bei der Blutdruckmessung?
Spätestens hier müssen wir die Arten der Blutdruckmessung und ihre Varianten unterscheiden.
Zum einen haben wir die manuelle Blutdruckmessung – entweder auskultatorisch (mit Stethoskop) oder rein palpatorisch (Tasten des peripheren Pulses) einerseits, und die automatische (oszillometrische) Blutdruckmessung andererseits.
Was passiert?
Nach dem Anlegen der Blutdruckmanschette wird diese aufgepumpt, bis der Druck in der Manschette den in der Arterie überschreitet. Mit anderen Worten: man drückt die Arterie mit der Manschette ab.
Was passiert? Das Blut kann nicht mehr fließen – es ist kein Puls mehr spürbar. Lässt man nun den Druck wieder ab, kommt das Blut, sobald der Manschettendruck unter dem Blutdruck liegt, wieder durch. Man kann den wiedereinsetzenden Puls tasten.
Es passiert aber noch etwas: solange das Gefäß komprimiert wird (Druck überhalb des diastolischen und unterhalb des systolischen Drucks), kommt es zu einer turbulenten Strömung im Gefäß, die Strömungsgeräusche (die so genannten Korotkow-Geräusche) verursacht – die kann man bei der auskultatorischen Messung hören.
Palpatorische und auskultatorische Blutdruckmessung
Bei der palpatorischen Blutdruckmessung lässt sich nur das Wiederauftreten des peripheren Pulses (Radialispuls) messen – man erhält also ausschließlich den systolischen Blutdruckwert.
Bei der auskultatorischen Blutdruckmessung lassen sich sowohl systolischer als auch diastolischer Blutdruck ermitteln – vom Auftreten (RRsys) bis zum Verschwinden der Korotkow-Geräusche (RRdia).
Oszillometrische Blutdruckmessung
Diese findet praktisch nur bei automatischen Blutdruckmessgeräten, auch zum Hausgebrauch, Verwendung. Hier ist es ein Sensor, der die Amplitude der Schwingungen, die durch die turbulente Strömung verursacht werden, auswertet.
Die erste messbare Amplitude ergibt den systolischen, die letzte den diastolischen Blutdruckwert.

So geht’s richtig!
Richtige Manschette
Eine für alle gilt auch hier nicht – die Blutdruckmanschette muss zum Patienten, insbesondere dessen Oberarmumfang, passen. Zu kleine/schmale Manschetten liefern falsch hohe Werte (oder eine Messung ist unmöglich – zu große/breite Manschetten führen zu falsch niedrigen Werten.
Der Messbereich ist allerdings markiert – der zulässige Oberarmumfang ist oft zusätzlich angegeben.

Richtiger Anlageort
Die im Rettungsdienst und der Klinik verwendeten Oberarmmanschetten sollten auf Herzhöhe angebracht werden, um eine korrekte Messung zu gewährleisten.
Der Pfeil gibt an, wo die Manschette auf der Oberarmarterie (A. brachialis) aufliegen sollte.
Die Manschette sollte dabei selbstverständlich nicht in der Ellenbeuge zum liegen kommen, sondern mindestens zwei Finger breit Abstand von ihr haben.


Richtige Anlagetechnik
Man muss es leider erwähnen – legt man die Manschette auf, muss das „Flauschband“ des Klettverschlusses nach außen zeigen. Andernfalls geht die Manschette beim Aufpumpen auf (peinlich!).
Die Manschette sollte nicht zu locker angelegt werden – das führt zu falsch hohen Blutdruckwerten.
Faustregel: die Manschette sollte so fest sitzen, dass sie nicht mehr verrutscht.
Zu dicke Kleidung muss vorher entfernt werden. Dünne Kleidungsstücke (T-Shirt o.ä.) sind unproblematisch, sollten aber unter der Manschette keine Falten werfen.

Richtige Messtechnik
Radialispuls tasten
Auch bei der auskultatorischen Messung empfehle ich grundsätzlich, beim Aufpumpen den Radialispuls zu tasten. Warum? Das Problem der „auskultatorischen Lücke“ – dem Bereich, wo zwar wieder ein Durchfluss besteht, aber keine Korotkow-Geräusche gehört werden können – wird verringert. Es erhöht also die Messgenauigkeit.
Die Arteria radialis verläuft – wie könnte es anders sein – auf der Unterarminnenseite unterhalb der Speiche (Radius). Meist wird man unterhalb der proximalen Seite des Radiuskopfes fündig.
Wichtig: der Puls sollte ohne Messung zumindest tastbar sein, um ein brauchbares Ergebnis zu erhalten!
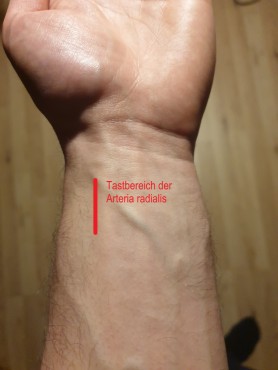
Aufpumpen
Man pumpt die Manschette auf, bis der Radialispuls verschwindet – zusätzlich ist empfohlen, die Manschette noch 20 – 30 mmHg über diesen Druck aufzupumpen.
Ablassen und Messung
Das Ablassen erfolgt mit niedriger Geschwindigkeit – nicht mehr als 3 mmHg/s – um das Auftreten der Korotkow-Geräusche bzw. das Wiedereinsetzen des Radialispulses dem richtigen Messwert zuordnen zu können.
Palpatorisch: eine Hand bleibt an der Arteria radialis und tastet weiterhin den Puls. Beim erstmaligen Wiedereinsetzen wird auf dem Manometer der entsprechende Blutdruckwert abgelesen – dieser ergibt den systolischen Blutdruck.
Auskultatorisch: das Stethoskop wird zur Hand genommen und unterhalb der Manschette angesetzt und festgehalten (nicht mit dem Daumen festhalten, nicht unter die Manschette klemmen – beides verursacht gerne Störgeräusche). Beim erstmaligen Auftreten der Korotkow-Geräusche wird der Wert auf dem Manometer abgelesen (systolische Blutdruckwert), beim letztmaligen Auftreten ebenfalls (diastolischer Blutdruckwert).
Messung an beiden Armen
Je nach Situation kann es notwendig sein, den Blutdruck an beiden Armen zu bestimmen. Bestimmte Krankheitsbilder werden durch z.T. erhebliche Blutdruckunterschiede zwischen beiden Armen auffällig.
Was ist, wenn ich trotzdem keinen Blutdruckwert ermitteln kann?
Klassisches Vorgehen, wenn man trotz aller Maßnahmen kein Blutdruckwert ermittelt werden kann:
- Kollegen messen lassen – keine falsche Scham, das passiert. Direkt Bescheid sagen und Kollegen messen lassen; gilt auch bei sehr auffälligen Werten. Keine „Fantasiewerte“ ausdenken!
- Oszillometrische Blutdruckmessung (wenn vorhanden) – gerade in sehr schwer messbaren, tiefen Bereichen oder bei sehr hoher Herzfrequenz funktioniert diese bisweilen zuverlässiger als die manuelle Messung. Sonst gilt: der erste Blutdruck wird manuell gemessen!
- Rekapillarisierungszeit – ist überhaupt kein Blutdruck ermittelbar, wird die Rekapillarisierungszeit als Maß der peripheren Durchblutung genutzt.
Aus der Praxis
Während der Fahrt ist eine auskultatorische Messung praktisch unmöglich – zu unruhig, zu viele Störfaktoren. Hier bietet es sich an, auf die palpatorische oder oszillometrische Messung zurückzugreifen.
Bitte keine falsche Gerätegläubigkeit – die oszillometrische Messung ist nicht das Non plus ultra. Wenigstens ein Blutdruck – bestenfalls der erste – sollte manuell gemessen werden, um einen zuverlässigen Anhaltspunkt für weitere zu erwartende Werte zu haben.
Quellen
Aumüller G. et al. (2020): Duale Reihe Anatomie, 5. Auflage. Georg Thieme Verlag KG, Stuttgart. ISBN 978-3-13-243502-5. DOI: 10.1055/b-007-170976. Hier erhältlich: https://amzn.to/3JI8Xry
Behrends J. et al. (2021): Duale Reihe Physiologie, 4. unveränderte Auflage. Georg Thieme Verlag KG, Stuttgart. ISBN 978-3-13-243862-0.. DOI: 10.1055/b000000462. Hier erhältlich: https://amzn.to/3vqRCzu
Böhmer R., Schneider T., Wolcke B. (2020): Taschenatlas Rettungsdienst, 11. Auflage. Böhmer & Mundloch Verlag, Mainz. ISBN 978-3-948320-00-3. Hier erhältlich: https://amzn.to/3I9E1Ap
Luxem J., Runggaldier K., Karutz H., Flake F. (2020): Notfallsanitäter Heute, 7. Auflage. Urban & Fischer Verlag/Elsevier GmbH, München. ISBN 978-3437462115. Hier erhältlich: https://amzn.to/3s8KEh5
Folgt meinem Blog!
Du möchtest nichts mehr verpassen? Neuigkeiten von mir gibt es auch per Mail!
Es gelten unsere Datenschutz– und Nutzungsbestimmungen.
Danke, sehr informativ. 🙂
Den Puls per Hand zu ertasten kann ich irgendwie nicht, egal ob es nun mein eigener ist oder der von anderen. Mir wird dabei so komisch übel (so ähnlich wie beim Blutabnehmen); den Pulsschlag zu fühlen/zu ertasten, fühlt sich irgendwie eklig an, keine Ahnung warum.
Das freut mich, vielen Dank!
Die eigenen Körperfunktionen sind manch einem „unangenehm“, das ist gar nicht so selten. In diesem Fall bieten sich natürlich Alternativen an – hier zum Beispiel die oszillometrische Blutdruckmessung.